メタボリックシンドロームとは? 危険性と対策の必要性を解説

40歳以上が受ける特定健康診査(以下、特定健診)は、メタボリックシンドロームに着目した健診を行っています。
職場内に該当者、または予備軍と診断された従業員がいて、メタボリックシンドローム対策の必要性を感じている担当者の方もいるのではないでしょうか。
この記事では、メタボリックシンドロームの危険性と対策の必要性について解説します。
メタボリックシンドロームとは
メタボリックシンドロームとは、内臓肥満に高血圧・脂質代謝異常・高血糖のいずれか2つ以上を併せ持った状態のことです。
心臓や血管の病気、糖尿病になりやすいといわれており、肥満や運動不足が原因となる生活習慣病の前段階の状態を指します。
厚生労働省の『特定健診・特定保健指導の実施状況について(2020年度)』によれば、2020年度は男性の44.2%、女性の13.5%がメタボリックシンドローム該当者・予備軍と診断されています。
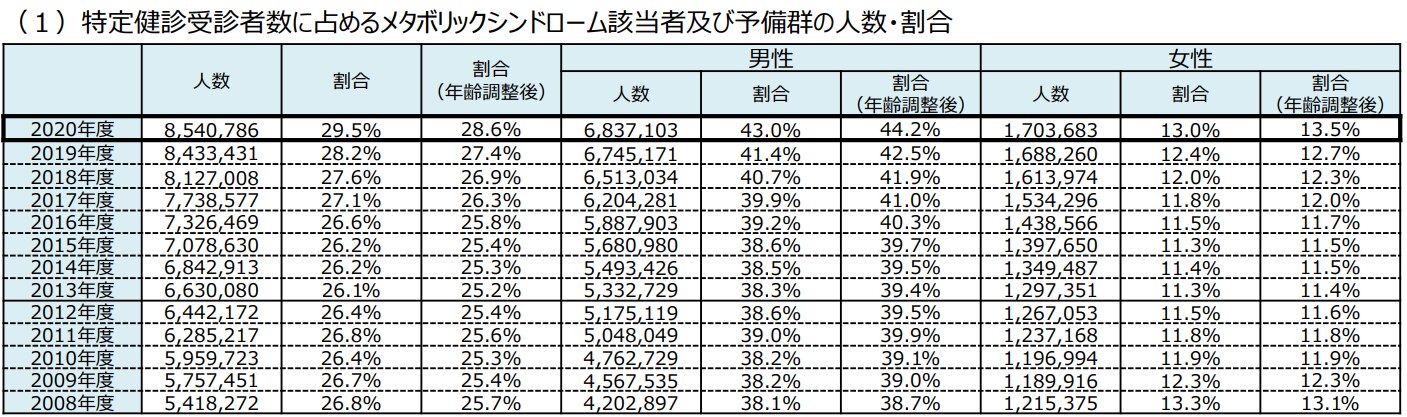
画像引用元:厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』
メタボリックシンドローム該当者・予備軍の割合は、男性・女性ともに年々増加傾向にあることが分かります。
出典:厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』
メタボリックシンドロームの判定基準
メタボリックシンドロームにはさまざまな考え方があり、国によって診断基準が異なります。世界的な主流は、動脈硬化を起こしやすくする要因(危険因子)の重複を基盤とする考え方です。
一方、日本では、2005年に日本内科学会などの学会が合同で策定した内臓脂肪肥満を基盤とした考え方が採用されています。
日本の特定健診におけるメタボリックシンドロームの判定基準は以下のとおりです。
▼メタボリックシンドロームの判定基準
腹囲 |
追加リスク |
判定 |
①血糖 ②脂質 ③血圧 | ||
男性(85cm以上) 女性(90cm以上) |
2つ以上該当 |
メタボリックシンドローム基準該当者 |
1つ該当 |
メタボリックシンドローム予備群該当者 |
厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』を基に作成
追加リスクである血糖、脂質、血圧には以下の基準が設けられています。
▼追加リスクに設けられた基準
追加リスク |
基準 |
①血糖 |
空腹時の血糖が110mg/dl以上 |
②脂質 |
いずれかに該当
|
③血圧 |
いずれかに該当
|
厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』を基に作成
特定健診でのメタボリックシンドロームの判断基準は、内臓脂肪の蓄積があり、かつ血圧、血糖、血清脂質のうち2つ以上が基準値から外れている状態を指します。
特定健診での基準と生活習慣の保健指導を行う特定保健指導の基準とは異なります。
▼特定保健指導の判定基準
腹囲 |
追加リスク |
④喫煙歴 |
対象 |
|
①血糖 ②脂質 ③血圧 |
40~64歳 |
65~74歳 |
||
男性(85cm以上) 女性(90cm以上) |
2つ以上該当 |
積極的支援 |
動機づけ支援 |
|
1つ該当 |
あり |
|||
なし |
動機づけ支援 |
|||
上記以外でBMI25以上 |
3つ該当 |
積極的支援 |
動機づけ支援 |
|
2つ該当 |
あり |
|||
なし |
動機づけ支援 |
|||
1つ該当 |
||||
厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』を基に作成
▼追加リスクに設けられた基準
追加リスク |
基準 |
①血糖 |
いずれかに該当
|
②脂質 |
いずれかに該当
|
③血圧 |
いずれかに該当
|
厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』を基に作成
特定保健指導は、生活習慣病の発症リスクがあって、生活習慣の改善による生活習慣病の予防効果が期待できる人が対象となります。保健師、管理栄養士などの専門スタッフが生活習慣を見直すサポートを行います。
出典:厚生労働省『特定健診・特定保健指導の実施状況について(2020年度)』
メタボリックシンドロームの危険性と対策の必要性
内臓肥満・高血圧・脂質代謝異常・高血糖は、自覚症状がない場合もあり、放置されてしまうケースもあります。
しかし、放置することにより、動脈硬化のほか、日中の仕事に影響を及ぼす“睡眠時無呼吸症候群”、肝炎や肝硬変につながる“非アルコール性脂肪肝”、腎臓の機能低下につながる“高尿酸血症”などの病気を引き起こす原因になる場合もあるといわれています。
命に係わる病気の発症を減らすためにも、適切な食事や運動で血圧や体重などを管理していくことが大切です。
メタボリックシンドロームの予防対策については、以下の記事で解説しています。ぜひ、ご一読ください。
まとめ
この記事では、メタボリックシンドロームについて以下の項目で解説しました。
- メタボリックシンドロームとは
- メタボリックシンドロームの判定基準
- メタボリックシンドロームの対策と必要性
メタボリックシンドロームは対策を行わずに放置しておくと、心臓や血管の病気、糖尿病などのさまざまな病気にかかりやすくなります。
内臓脂肪や血圧、血糖値、脂質などの判定基準を上回る従業員がいる場合は、食事改善や運動不足解消などの対策が重要です。
従業員一人ひとりが対策を行うことはもちろん大切です。職場内でも健診の受診や、メタボリックシンドロームに関する適切な情報提供・保健指導を行い、リスクの予防・早期発見に努めることが求められます。
『ルネサンス』では、健康経営に取り組む企業さまに向けて、メタボリックシンドロームの予防・改善のためのセミナーを行っています。
参加者が楽しく受講できる仕掛けと、具体的かつ取組みやすい対策方法をご紹介して実践に導きます。
セミナーの詳細は、こちらからご確認ください。
また、メタボリックシンドロームの予防・改善に関するセミナーについての記事は、こちらをご一読ください。




